Les CHU au coeur de la santé

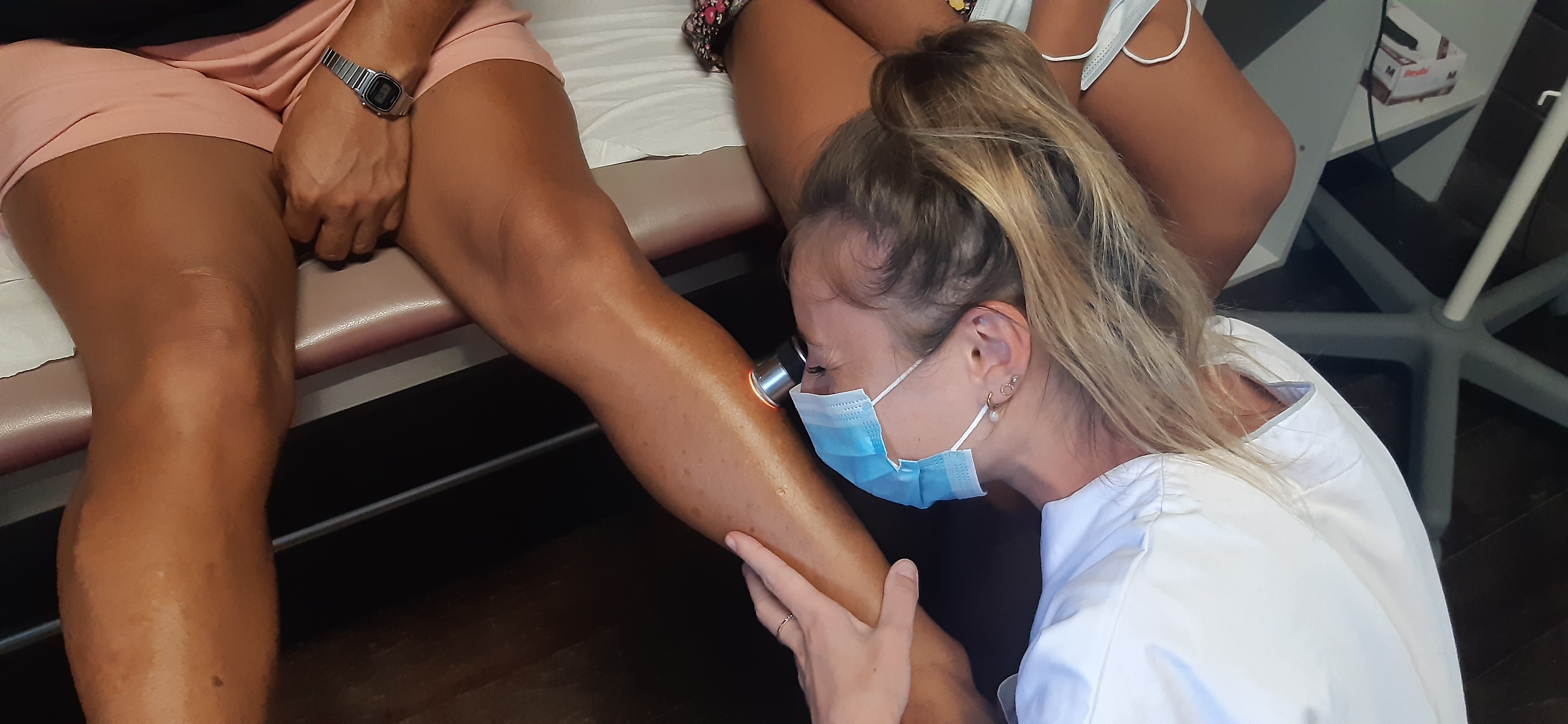
L’expertise du CHU de Guyane sur les leishmanioses est reconnue de longue date. Si le centre national de référence (CNR) des leishmanioses est situé au CHU de Montpellier (Hérault), le CHU de Guyane est le laboratoire associé, avec le laboratoire de parasitologie – mycologie du site de Cayenne comme composante biologique et le service de dermatologie comme composante clinique. Parmi les praticiens investis sur ce sujet, le Pr Romain Blaizot a soutenu sa thèse d’université sur le sujet en juillet 2024. Le 1erseptembre de cette année, il a été nommé professeur des universités – praticien hospitalier (PU-PH).
Son travail porte sur la leishmaniose cutanée en Afrique subsaharienne. Il montre comment une collaboration internationale a permis d’optimiser la prise en charge des patients dans trois pays : le Mali, le Niger et le Togo. Cette collaboration a été initiée en 2022, avec le Pr Magalie Pierre-Demar, chef de service de biologie médicale à l’hôpital de Cayenne. Comme l’expliquait le Pr Blaizot à l’époque : « La leishmaniose cutanée est bien documentée en Amérique du Sud, au Maghreb et au Moyen Orient, mais très peu en Afrique subsaharienne. Elle est donc probablement sous-estimée. Par conséquent, il n’y a aucun effort de santé publique, de diagnostic ou de traitement. Les médicaments nécessaires ne sont parfois même pas commercialisés dans les pays concernés. »
Les missions successives ont visé plusieurs objectifs, que recoupait le travail de thèse :
- Faire le point sur les connaissances en matière de présence de leishmaniose cutanée en Afrique subsaharienne : Quelles leishmanias sont présentes ? Quels sont les animaux réservoirs et les animaux vecteurs ?
- Construire un consortium international permettant un partage de compétences et une formation des personnels locaux ;
- Approfondir les connaissances cliniques, épidémiologiques et thérapeutiques dans les trois pays participant au consortium.
A l’époque, les chercheurs constatent que très peu de cas de leishmaniose cutanée sont diagnostiqués en Afrique subsaharienne :
- 155 par an entre 2004 et 2008, dans seulement sept pays.
- Aucun cas entre 2015 et 2017, « ce qui est peu crédible au vu de la dynamique des déclarations durant les années précédentes ou suivantes », relève le Pr Blaizot.
Le problème, c’est que sans diagnostic, les patients risques de ne pas être traités ou alors d’être traités pour la mauvaise pathologie.
En outre, en se plongeant dans les articles scientifiques publiés sur le sujet, le dermatologue constate que les connaissances sont lacunaires : on ne sait rien des mammifères réservoirs, à peine plus sur les insectes vecteurs. Seuls quelques cas sont décrits et les stratégies thérapeutiques ne font pas l’objet d’évaluations cliniques.
Outre le risque de mauvais traitement, un autre phénomène rend nécessaire de mieux connaître la maladie. La leishmaniose est une maladie essentiellement rurale en Afrique subsaharienne. Mais l’urbanisation incontrôlée « pourrait entraîner des changements (…) et favoriser l’émergence de la leishmaniose dans de nouveaux environnements ».
C’est donc pour en savoir plus qu’a été décidée la mise en place d’un consortium international, appelé « Leishafrica ». Son objectif était de permettre « la mise à disposition de l’expérience guyanaise en termes de diagnostic et traitement pour des équipes locales africaines ». En partenariat avec les CHU de Nice et de Bordeaux, des contacts sont noués avec des équipes au Mali, au Niger et au Togo. Le CNR des leishmanioses apporte des financements, mais de plus importants sont sollicités auprès de l’Agence régionale de santé (ARS) de Guyane, afin de financer des actions de recherche. En 2023, deux cohortes étaient lancées au Mali et au Niger, tandis qu’une mission était organisée au Togo.
Partenaires et financeurs : Centre Hospitalier de Cayenne, Agence régionale de santé, Centre national de référence des leishmania, Université de Guyane, Centre africain de recherche en épidémiologie et en santé publique (Caresp), Université André-Salifou (Niger), Malaria Research Training Center (Mali), CHU de Bordeaux.
Pour quels résultats ?
Au Mali, l’équipe locale est désormais formée à la réalisation et à la lecture des frottis cutanés. Leurs résultats concordent avec ceux obtenus, pour confirmation, à Cayenne. Du côté des patients, des guérisons complètent sont constatées chez des patients qui se traitaient de manière autonome jusque-là et sans succès. Le Pr Blaizot plaide pour la poursuite des inclusions de patients et pour un accès plus facile au traitement utilisé, le Glucantime. En effet, au Mali, une fiole coûte 23,13 dollars US alors qu’après négociation auprès de l’Organisation mondiale de la santé (OMS),son prix pourrait être ramené à 1,2 dollars. « Du fait de ce coût, les équipes locales ont d’ordinaire recours à des traitements moins chers mais dont l’efficacité n’est appuyée que par peu de données », regrette-t-il. Au Niger, le constat est à peu près le même.
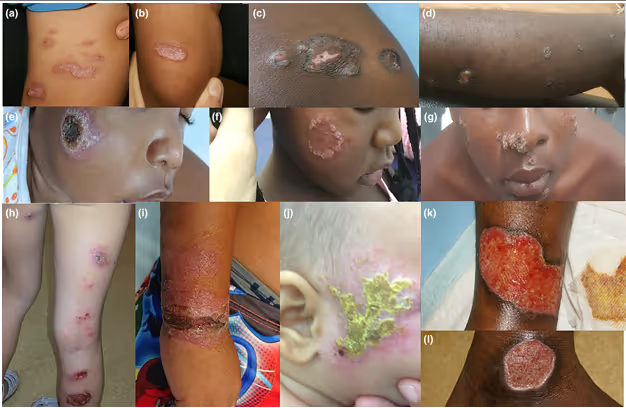
Le Togo, lui, n’avait jamais décrit de leishmaniose jusqu’à la mission de l’hôpital de Cayenne en mai 2023. Une anomalie puisque des cas était signalé au Ghana voisin. En se rendant dans un village dont ils ont testé 789 habitants, les Pr Magalie Pierre-Demar et Romain Blaizot ont découvert deux cas. Leurs premières constatations confirment que, quand un patient présente un ulcère infectieux, il est nécessaire de pouvoir en déterminer précisément la cause, afin de lui fournir le bon traitement. Cela passe par l’installation de moyens de laboratoire sur place. Enfin, ils plaident pour le séquençage du génome de la bactérie responsable des cas, afin de déterminer s’il s’agit d’une souche jamais décrite jusque-là. Le Pr Blaizot espère que, dans ce pays, le protocole de recherche pourra être étendu à d’autres régions, « lorsque la situation sécuritaire le permettra ». Il sera également nécessaire d’évaluer les traitements possibles.
Il souhaite également poursuivre le travail sur les mammifères réservoirs du parasite et sur les insectes qui le transmettent à l’homme. Enfin, il juge « important que le projet Leishafrica s’étende à d’autres pays de la région ».
La leishmaniose, c’est quoi ?
Les leishmanioses sont des maladies causées par des parasites : les leishmanias. On distingue :
- La leishmaniose viscérale, potentiellement mortelle, caractérisée par une atteinte d’organe profonde. Le sous-continent indien, les deux Soudan, le Brésil et l’Éthiopie regroupent 90 % des cas.
- La leishmaniose cutanéo-muqueuse ou tégumentaire, souvent appelée leishmaniose cutanée, qui touche la peau et/ou les muqueuses. Elle est beaucoup plus diffuse : Amériques, Bassin méditerranéen, Proche et Moyen-Orient.
Le parasite responsable de la leishmaniose vit dans les certains mammifères. Dans l’immense majorité des cas, il est transmis par un insecte de type phlébotome lorsqu’il pique une personne pour se nourrir de son sang.
En Amérique du Sud, la lésion la plus fréquente est ulcérée ou ulcéro-croûteuse. Une fois retirée, la croûte laisse généralement la place à un ulcère humide, rond, dont les bords sont surélevés. « Les ulcères se surinfectent rarement. Il n’y a pas de fièvre ni de syndrome inflammatoire biologique », souligne le Pr Blaizot. « La lésion est unique dans environ 50% des cas. Certaines espèces comme Leishmania guyanensis ont une tendance à donner davantage de lésions multiples que d’autres. » Les localisations préférentielles sont les zones découvertes, accessibles aux piqûres de phlébotomes (extrémités des membres, visages, etc.)
« Le traitement de la Leishmaniose cutanée est complexe et repose sur une multitude d’options thérapeutiques différentes », explique le Pr Blaizot. Les équipes soignantes trancheront en fonction du territoire, des espèces présentes, du type de lésions… Selon les pays, les moyens financiers du système de santé et des patients, la disponibilité des traitements et les aspects logistiques peuvent entrer en ligne de compte.
Sur ce point, le Pr Blaizot constate que « globalement, les traitements par voie systémique (orale, intramusculaire ou intraveineuse)sont plus coûteux et utilisés principalement par les équipes de pays aux ressources importantes, pour des espèces présentant un risque de lésions cutanées multiples ou d’atteinte muqueuse. Les traitements par voie topique(crème, cryothérapie, thermothérapie…) sont souvent préférés dans les contextes à ressources limitées du fait d’un coût direct plus faible. »
Et en Guyane ?
Environ 200 cas de leishmaniose cutanée surviennent chaque année en Guyane. Les pics ont lieu au début des saisons des pluies : en janvier puis après le petit été de mars. « Bien que des études météorologiques et épidémiologiques croisées soient nécessaires (…), il semble que le nombre de cas annuels diminue facilement lorsque la séquence d’une bonne saison sèche suivie d’une saison franchement humide n’est pas respectée »,constate le Pr Blaizot. Ainsi, en 2020, plus de 400 cas ont été observés contre une cinquantaine l’année suivante, très pluvieuse.
Les principales populations exposées sont les orpailleurs(50 à 60 % des cas), les militaires et les autres professions travaillant en extérieur : agriculteurs, forestiers, travailleurs du BTP… Leishmania guyanensis, le parasite responsable d’environ 85 % des cas sur le territoire, vit principalement dans le paresseux à deux doigts et le petit fourmilier. « De ce fait, la dégradation et l’anthropisation du milieu forestier sont fréquemment associés à la survenue de cas nombreux »,relève le dermatologue.
S’agissant du traitement, Leishmania guyanensis se révèle sensible à l’iséthionate de pentamidine (Pentacarinat®), utilisé en intraveineux ou intramusculaire. Environ 10% des cas se montrent résistants et nécessitent un autre traitement. Même si elle n’est pas nécessaire pour démarrer le traitement, les équipes de Guyane ont fait le choix de toujours rechercher une confirmation diagnostique en laboratoire. Pour cela, les dermatologues peuvent s’appuyer sur le laboratoire de l’hôpital de Cayenne, laboratoire associé au centre national de référence des leishmanioses, basé à Montpellier (Hérault).
Les Recherches du CHU :
Pionniers de l'Innovation en Santé
Lorem ipsum dolor sit amet, consectetur adipiscing elit.














.avif)